Патоспермия – это патологический сперматогенез, при котором в эякуляте определяются качественные и количественные отклонения от нормы. Характеризуется снижением продукции спермы, уменьшением ее количества, подвижности сперматозоидов и бывает причиной мужского бесплодия.


Лечение патоспермии успешно при раннем обнаружении проблемы и зависит от причины болезни и степени запущенности процесса. Рассмотрим, что такое патологический эякулят, причины его возникновения и каковы шансы на восстановление репродуктивной способности мужчины.
Истоки слабого мужского семени
Фертильность мужчины напрямую зависит от качества спермы, которая, как известно, состоит из сперматозоидов и семенной жидкости. Для успешного оплодотворения необходимо, чтобы она отвечала определенным требованиям.
Экспериментально установлены референтные показатели состава спермы, которые определяют фертильную способность мужчины и формулируются лабораторным анализом – сперматограммой.
Отклонение от норм ее качественных и количественных показателей приводит к появлению патологического эякулята, не способного к нормальной репродукции, и указывает на наличие проблем в сперматогенезе.
Сперма оценивается по многим параметрам, важными из них являются количество и морфологические характеристики семенной жидкости и сперматозоидов, изменение которых в худшую сторону определяется одним термином – патоспермия.
Различают несколько видов подобного патологического состояния, при которых эякулят не соответствует требованиям:
- Гипоспермия – репродуктивная патология, при которой наблюдается снижение объема спермы (менее 2 мл).
- Олигозооспермия – снижение концентрации сперматозоидов.
- Астенозооспермия – патологическое снижение концентрации активно подвижных гамет.
- Тератозооспермия – уменьшение морфологически нормальных спермиев, увеличение количества аномальных форм гамет.
- Лейкоцитоспермия – присутствие в сперме лейкоцитов.
- Гематоспермия – наличие эритроцитов.
- Акинозооспермия – все спермии в пробе неподвижные.
- Некрозооспермия – все сперматозоиды в пробе мертвые.
- Азооспермия – эякулят без сперматозоидов.
- Аспермия – абсолютное отсутствие спермы.
- Вискозипатия – патологическая повышенная вязкость мужского семени, создающая препятствие нормальному движению сперматозоидов.
- Нормозооспермия – нарушение оплодотворяющей способности спермы при относительной норме его основных параметров.

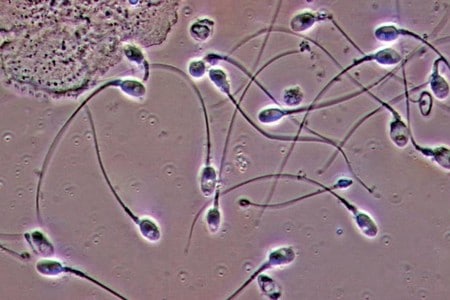
Важным параметром спермы является количество сперматозоидов.
По степени патологии выделяют две формы патоспермии:
- Выраженную, когда концентрация спермиев в семенной жидкости меньше 5 млн/мл, а количество нормальных сперматозоидов меньше 8%, и отсутствует их подвижность.
- Не выраженную патоспермию во всех остальных случаях.
Почему это происходит
Для успешного оплодотворения мужское семя должно соответствовать определенным стандартам, а именно:
- Объем нормального эякулята находится в пределах 2-6 мл.
- Концентрация здоровых спермиев не менее 20 млн/мл.
- Концентрация прогрессивно подвижных гамет – 70%.
- неподвижных – менее 20%, а слабоподвижных –10%.
- Доля живых спермиев – 80%.
Кроме того, в здоровой сперме не должно содержаться форменных элементов крови (эритроцитов, лейкоцитов), склеившихся половых клеток, а кислотность ее должна находиться в пределах РН 7,2-7,8.
Отклонение от нормы какого-либо важного параметра спермы приводит к репродуктивной патологии. Она заключается в нарушении продуцирования мужским организмом здоровых половых клеток и появлении патологического эякулята.
Это сопровождается появлением повышенного количества морфологически «неправильных» мужских гамет, имеющих патологию строения головки (ненормальные размеры и форма, раздвоение и присутствие вакуолей), шейки и хвостовой части (перегибы и утолщения, неправильная длина).
Спермограмма позволяет определить точное количество жизнеспособных спермиев, оценить их подвижность и репродуктивный потенциал.
Следует заметить, что грамотно интерпретировать результаты сперматограммы под силу только специалисту. Самодиагностика, равно как и самолечение, опасна для здоровья.


К репродуктивной патологии приводит отклонение любого параметра спермы.
Причины сбоя нормального сперматогенеза многочисленны и зависят от ряда факторов. Патоспермия может возникнуть в результате:
- Наследственной предрасположенности.
- Гормонального дисбаланса.
- Присутствия хронической инфекции.
- Хронического застоя семенной жидкости.
- Агглютинации сперматозоидов и повышения кислотности.
Патологическое изменение состава спермы в той или иной степени может возникнуть у относительно здорового мужчины, спровоцировать нарушение сперматогенеза могут:
- Наличие варикоцеле.
- Прием антибиотиков и стероидных препаратов.
- Нерегулярная половая жизнь (длительное воздержание или чрезмерная активность).
- Облучение рентгеновскими лучами.
- Хирургические вмешательства в области репродуктивных органов.
Снижение сперматогенеза свойственно в пожилом возрасте, когда происходит угасание репродуктивных возможностей. Это естественный процесс, который не нуждается в лечении.
Когда же эякулят имеет неудовлетворительные характеристики у мужчины репродуктивного возраста, в этом случае это патологическое состояние нужно лечить.
Подходы терапии
Лечение патоспермии начинается с обследования мужчины и определения причины, запустившей этот процесс. Важным критерием оценки состояния сперматогенеза является сперматограмма. Семенная жидкость пациента исследуется по многим параметрам, среди которых наиболее важны:
- Объем эякулята, который в норме должен находиться в переделах 2-6 мл, его цвет, кислотность и период разжижения.
- Концентрация в нем подвижных спермиев.
- Определение степени их активности.
- Морфологические особенности строения спермиев.
- Процент присутствия патологических форм гамет.


При сдаче спермограммы оценивается возможность мужчины зачать ребенка.
Спермограмма позволяет оценить оплодотворяющие возможности мужчины на настоящий период и позволяет врачу определиться с тактикой лечения.
В зависимости от этиологии и степени патоспермии лечебные мероприятия могут быть консервативными или хирургическими. Они индивидуальны в каждом конкретном случае и включают в себя три этапа:
- Общие оздоровительные меры.
- Основное этиотропное лечение патоспермии.
- Период реабилитации и стимуляции.
На протяжении всей терапии патологического процесса, которая, в среднем, занимает не больше одного года, эякулят пациента периодически исследуется. Это позволяет оценить в динамике эффективность лечебного процесса и, при необходимости его скорректировать.
Начало восстановления репродукции начинается с общеукрепляющих мероприятий, которые подразумевают исключение всех неблагоприятных факторов, угнетающих сперматогенез. К ним относятся:
- Отказ от вредных привычек, диета и правильный образ жизни мужчины.
- Прекращение употребления опасных для репродукции лекарственных препаратов. В их списке находятся стероиды, эстрогены, снотворные, антидепрессанты, противотуберкулезные препараты и наркотические средства.
- Смена вредных условий труда: работа в зоне высоких температур или ионизирующего облучения.
К оздоровительным мерам относятся рациональное питание, режим труда и отдыха, оптимизация половых отношений и лечебная физкультура.
Второй этап включает собственно избавление от основной патологической причины, приведшей к нарушению нормальной продукции здоровых половых клеток. Терапия в каждом случае индивидуальна и зависит от этиологии болезни. Если причиной является варикоцеле или спаечная болезнь в органах репродукции,то пациенту необходима операция.


При лечении, время от времени нужно сдавать анализы, чтобы понимать динамику эффективности лечения.
Врачом определяется целесообразность того или иного хирургического метода решения проблемы. Выбор чаще в пользу малотравматичных оперативных вмешательств, которые имеют неоспоримые преимущества.
Если причиной патоспермии является воспаление репродуктивных органов и хронические инфекции, то лечение будет направлено на ликвидацию этих факторов. Пациенту назначаются соответствующая антибактериальная терапия и нестероидные противовоспалительные средства.
Лечение у каждого пациента будет отличаться в зависимости от того, какой из видов патоспермии у него диагностирован.
Третий этап лечения патоспермии – стимуляция сперматогенеза. Проводится она терапевтическими методами и заключается в назначении лекарственных препаратов и физиотерапевтических процедур.
Успех избавления от патоспермии зависит от своевременного обнаружения проблемы и причин, приведших к подобному нарушению сперматогенеза у мужчин репродуктивного возраста.