Хронические заболевания почек часто сопровождаются развитием осложнений. Одно из них – реноваскулярная гипертензия. Она не является самостоятельным диагнозом, а лишь синдромом, утяжеляющим почечную патологию. Он встречается в 20% всех случаев артериальной гипертензии. Состояние развивается у людей любого возраста. Повышенное давление при этом отличается устойчивостью к действию гипотензивных препаратов. Даже если удается снизить его уровень, оно очень быстро поднимается вновь. Чтобы навсегда побороть эту болезнь, надо узнать о ней подробнее.
Особенности реноваскулярной гипертензии
Согласно данным Википедии, реноваскулярная артериальная гипертензия – это патологическое состояние, которое развивается на фоне стеноза почечных сосудов и сопровождается стойким повышением кровяного давления. В МКБ 10 она обозначена кодом I15.0. Другое название – вазоренальная артериальная гипертензия.
Причины патологии могут быть врожденными и приобретенными:
- Атеросклероз сосудов – наиболее характерная причина реноваскулярной гипертензии у мужчин старше 60 лет,
- Травмы и обширные кисты почек, при которых сдавливаются кровоснабжающие их артерии,
- Патология почечных сосудов – аневризмы, тромбоэмболии,
- Врожденные пороки развития органа у ребенка – стеноз артерий, нефроптоз,
- Фибромускулярная дисплазия – врожденное заболевание. Поражение сосудов почек наблюдается в детском и подростковом возрасте,
- Болезнь Такаясу – аутоиммунный процесс, который возникает у пациентов в возрасте до 20 лет.
Механизм развития
Артериальная реноваскулярная гипертензия носит вторичный характер. В основе ее развития лежит сужение просвета сосудов, питающих почки. В результате орган страдает от кислородного голодания. На фоне гипоксии повышается выработка гормона ренина, который компенсирует недостаток кровоснабжения. Происходит это за счет сужения просвета всех периферических сосудов тела.
Повышенный выброс ренина активизирует действие ангиотензина. Это биологически активное вещество приводит к спазму крупных сосудов, из-за чего повышается системное артериальное давление.
В патологический процесс вовлекаются также надпочечники. Они вырабатывают в большом количестве гормон альдостерон, который задерживает выведение из организма ионов натрия. Последний приводит к скоплению лишней жидкости и развитию отеков. Это еще больше затрудняет работу почек и влияет на рост показателей АД.
Стадии и симптомы
В развитии артериальной почечной гипертонии выделяют 3 основных фазы:
- На первой стадии патологические изменения в сосудах компенсированы и клинически состояние никак не проявляется,
- На второй стадии организм постепенно теряет способность к компенсации. Развивается стойкое повышение артериального давления, которое плохо поддается лечению. Из-за недостатка кровоснабжения почка сморщивается и уменьшается в размерах. Суточный диурез снижается,
- Третья стадия характеризуется полной декомпенсацией. Снизить артериальное давление консервативными методами невозможно. Почка перестает функционировать.
Синдром может иметь доброкачественное или злокачественное течение. Вне зависимости от его формы у пациентов появляются следующие клинические признаки:
- стойкое существенное повышение артериального давления,
- ноющие или тянущие боли в пояснице,
- сильная и продолжительная головная боль,
- головокружение, нарушение ориентировки в пространстве,
- вялость, сонливость, повышенная утомляемость,
- зрительные расстройства , диплопия, преходящая слепота, выпадение частей поля зрения, мелькание мушек в глазах,
- одышка даже в состоянии покоя.
Важно! Характерный симптом реноваскулярной гипертензии – маленькая разница между показателями систолического и диастолического (верхнего и нижнего) давления. Разрыв не превышает 20 мм рт. ст.
Для доброкачественного течения РВГ характерен незначительный рост показателей. Систолическое давление повышается до 150-160 мм рт. ст., а диастолическое – остается в пределах 100 мм рт. ст. Прогрессирование синдрома медленное, но планомерное.
Злокачественное течение сопровождается повышением давления от 220 мм и выше. Приступы протекают с сильной болью в затылке, сужением полей зрения или наступлением транзиторной слепоты. Часто развиваются опасные для жизни состояния.
Осложнения и последствия
Тяжелые осложнения реноваскулярной гипертензии носят такой же характер, как и при первичной (эссенциальной) форме. Возникают они в случае злокачественного течения процесса.
Наиболее частый исход РВГ – ишемические инсульты. Они наблюдаются примерно у 80% всех больных с этим синдромом. На фоне спазма сосудов головного мозга развивается ишемия. В результате происходит отмирание нервной ткани. У пациента возникает очаговая и диффузная неврологическая симптоматика – параличи, парезы, снижение рефлексов и мышечной силы. Изменения носят длительный, иногда необратимый характер. Обычно такие пациенты признаются инвалидами.
К серьезным осложнениям относится слепота. В результате спазма периферических сосудов и повышения давления происходит разрыв сетчатки глаз и ее отслойка. Это приводит к полной потере зрения.
Нарушения кровоснабжения миокарда провоцирует развитие острого инфаркта. Характерной триадой симптомов этого заболевания является одышка, боль за грудиной и нарушение сердечного ритма. Особенно опасны формы инфаркта с атипичным течением. В этих случаях пациент не испытывает боли или она локализуется в нехарактерном месте – в животе, отдает в плечо, позвоночник, лопатку. Иногда люди отмечают только выраженную слабость и одышку.
Изменение структуры почек приводит к постепенной утрате ими своих функций. Снижается количество мочи и замедляется ее выведение. В организме накапливаются токсические продукты распада белка – развивается уремия. Олигурия постепенно переходит в анурию. Накопление в организме токсинов приводит к полиорганной недостаточности и гибели пациента.
Довольно часто у пациентов наблюдается сразу несколько осложнений, что существенно ухудшает прогноз. По статистике примерно 40% всех случаев злокачественной реноваскулярной гипертензии заканчивается смертью пациента. При своевременном и грамотном лечении этот показатель удается снизить до 20%.
Методы диагностики
Обследованием и лечением больных с РВГ занимаются терапевты, кардиологи, нефрологи. Первым этапом диагностики является расспрос пациента, выяснение жалоб на здоровье. Уточняется выраженность каждого симптома, время появления и возможные причины, с которыми его связывает пациент. Важное значение имеет история жизни (анамнез) – наличие у больного хронической почечной патологии, перенесенные травмы и инфекции, профессиональные вредности и другие детали.
Лабораторные анализы мочи позволят выявить очаг хронической инфекции в почках (пиелонефрит), который мог послужить причиной гипертензии. В биохимическом анализе крови обнаруживается повышенный уровень ренина и снижение количества калия.
Среди инструментальных методов верификации диагноза наиболее информативны:
- Ангиография сосудов почек – одно из точных диагностических исследований. Позволяет проверить проходимость артерий и вен и выявить нарушения кровоснабжения почек. Селективная ангиография помогает установить точный очаг поражения и его величину. Однако этот метод диагностики используется только в специализированных клиниках и крупных медицинских центрах,
Важно!На ранних стадиях развития заболевания даже высокоточные способы диагностики могут предоставить врачу мало информации о состоянии внутренних органов и сосудов.
- Экскреторная урография – рентгенконтрастное исследование почек и мочевыводящих путей. Позволяет оценить выделительную функцию органа и обнаружить, на каком уровне имеется поражение. Если страдают сразу обе почки, эффективность метода несколько меньше,
- УЗИ почек, органов брюшной полости и забрюшинного пространства. Этот вид диагностики – один из наиболее доступных и распространенных. Он позволяет выявить изменения ренопаренхиматозной структуры, наличие кист и инородных включений, которые сдавливают сосуды,
- Сцинтиграфия – введение в вену пациента контрастного радиоактивного вещества. Дальше обследуемого помещают в специальный сканер, который отслеживает накопление и выведение контраста. Этот метод эффективен для определения функционального состояния мочевыделительной системы.
- Компьютерная томография (КТ) – современный метод, позволяющий получить послойную презентацию почек, надпочечников и забрюшинного пространства. Выявляет изменения структуры органа – кисты, опухоли, кровоизлияния, врожденные аномалии развития. Провести обследование можно с использованием контрастного вещества или без него,
- Магниторезонансная томография – послойное исследование органов забрюшинного пространства с помощью электромагнитного поля. Метод высокоточный и более безопасный по сравнению с КТ.
Лечение и профилактика
Тактика лечения предусматривает консервативные и хирургические меры. Наиболее эффективным бывает оперативное вмешательство – оно позволяет устранить причину патологии. Если же оно невозможно, назначается симптоматическая медикаментозная терапия.
Один из распространенных методов – баллонная дилатация сосудов почек. Назначается взрослым пациентам при неэффективности лекарств. Обязательно подтверждение стеноза сосудов на ангиографии.
Хирургическое лечение предусматривает органосохраняющие операции:
- разные виды резекции сосудов,
- пластика синтетическими материалами,
- аутопластика.
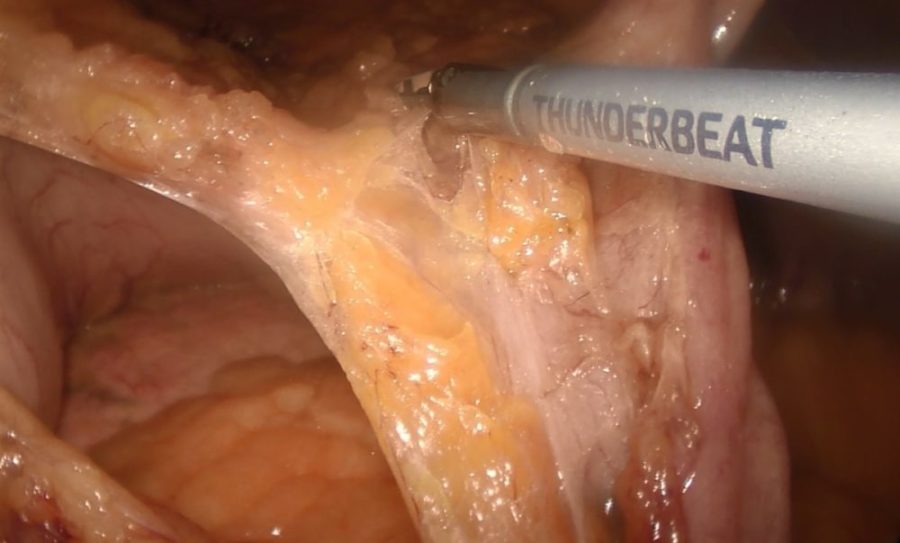
Операции позволяют восстановить нормальный кровоток и функции почек. Если нет возможности провести органосохраняющее вмешательство, осуществляется нефрэктомия.
Хирургическое лечение противопоказано больным с острым инфарктом миокарда или инсультом, при двустороннем поражении почек и в терминальной стадии ХПН.
Положительные результаты при таком подходе отмечаются в 60-75% случаев. Нормализация давления после операции происходит в течение полугода. Пациенты подлежат постановке на диспансерный учет. Дальнейший протокол предусматривает назначение гипотензивных средств. Препаратами выбора являются ингибиторы АПФ. Из других классов применяют ингибиторы ангиотензиновых рецепторов и антагонисты кальция.
Профилактика заболевания включает в себя нормализацию питания, отказ от курения и алкоголя, избегание стрессовых ситуаций. Пациентам с уже выявленной патологией рекомендуется дважды в год проходить обследование и по необходимости – курс стационарного лечения.
Видео в тему